La pose des anneaux intracornéens est très fréquente dans le traitement du kératocône. C’est une affection qui engendre un amincissement suivi d’un bombement progressif de la cornée. Elle peut induire un astigmatisme et une myopie importante. Avec ce traitement, il est possible de retarder, voire d’éviter la greffe de cornée. Devant les troubles visuels variés et fréquents, les spécialistes du domaine de l’ophtalmologie ont su apporter des évolutions incessantes aux techniques existantes, conçues pour les corriger. II est vrai que cela ne leur est pas possible sans les recherches de plus en plus approfondies, faites dans le domaine.
Ainsi, certaines techniques ont été affinées grâce à des logiciels ultra modernes et des systèmes d’imagerie perfectionnée afin de prévoir et diminuer des risques et aboutir à des résultats plus précis, plus stables, à la hauteur des attentes du patient. Certaines, par contre devenues obsolètes devant ses consœurs plus modernes donc plus performantes, ne sont pas abandonnées, mais sont orientées vers des cas spécifiques. Les anneaux intra oculaires en sont des exemples. En effet, ils apportent entre autres, leur contribution pour rendre plus efficaces les corrections à faire sur des cornées fragiles et irrégulières avant d’être obligés de passer à des solutions plus radicales.
La cornée et les problèmes pouvant la fragiliser ou la déformer
La composition de la cornée
La cornée est composée de cinq couches successives, dont 3 couches formées de cellules (l’épithélium, le stroma et l’endothélium) et 2 membranes de transition (membrane de Bowman et celle de Descemet). En partant de la partie la plus externe, on a l’épithélium représentant à peu près les 10 % de l’épaisseur totale de la cornée, la membrane de Bowman, le stroma, formant presque les 90 % de l’épaisseur totale, la membrane de Descemet et l’endothélium.
Une cornée saine et normale a la face extérieure représentée par une courbe régulière à l’instar de celle d’un ballon de foot, bombée au centre. Par ailleurs, les bords périphériques sont plus épais par rapport à la partie centrale. Même en cas d’anomalies simples comme la myopie, le centre est plus bombé, mais la courbe reste régulière. Il en est de même pour l’hypermétropie où la courbe centrale est plus plate ou encore, l’astigmatisme régulier où la face antérieure est plus ovale que ronde.
Les problèmes déformant la forme de la cornée et la rendant plus fragile
Le kératocône est une maladie de la cornée qui l’amincit lentement pour changer progressivement sa forme en sphère agrandie puis en sphère irrégulière et enfin en forme conique. Touchant les deux yeux, il passe pratiquement inaperçu en phase latente et infra-clinique.
L’ectasie est la conséquence d’un kératocône fruste non détecté et se manifeste surtout après un lasik. Il provient également du non-respect de l’épaisseur du mur résiduel qui devient très fragile pour supporter la pression intraoculaire, après la correction d’une myopie, par exemple. Ainsi, c’est une déformation progressive de la cornée due à son amincissement.
Leurs principales conséquences sont une baisse significative de l’acuité visuelle, un astigmatisme irrégulier important, instable et évolutif ainsi qu’une myopie évolutive, une intolérance aux lentilles. Ils peuvent requérir une greffe de la cornée.
Actuellement, leur évolution peut être stabilisée par la mise en place d’anneaux intra cornéen rendant possible la tolérance aux lentilles.
Pose des anneaux intracornéens : indications
Les anneaux intra cornéen sont indiqués au stade d’évolution intermédiaire d’un kératocône (non débutant et pas très évolué), existant chez un patient et une acuité visuelle encore comprise entre 3 et 6/10ème et un kératocône plutôt décentré que centré. Autrement dit, celui-ci ne tolère plus le port de lentilles de contact, son acuité visuelle baisse malgré une correction et enfin sa cornée est encore transparente et pas trop déformée pour nécessiter une greffe.
De la même façon, on les indique souvent pour stopper l’évolution d’une ectasie post Lasik, diminuant en même temps, la myopie et l’astigmatisme induit pour une acuité visuelle meilleure.
Pose des anneaux intracornéens : les avantages
Ainsi, le kératocône, une fois centré et stabilisé, la cornée renforcée grâce à la pose des anneaux, le recours aux solutions correctives devient possible. Il peut s’agir du report de lentilles de contact, du cross-linking pour la prise en charge de l’évolution du kératocône ou de la pose d’implant pour réduire la myopie forte.
Les anneaux intra cornéen ne traitent pas le kératocône avéré, mais ils le rendent stable dans le temps.
La pose d’anneaux intra-cornéen est actuellement un acte sécurisé, s’accompagnant en général de bons résultats visuels et surtout. C’est un acte réversible.
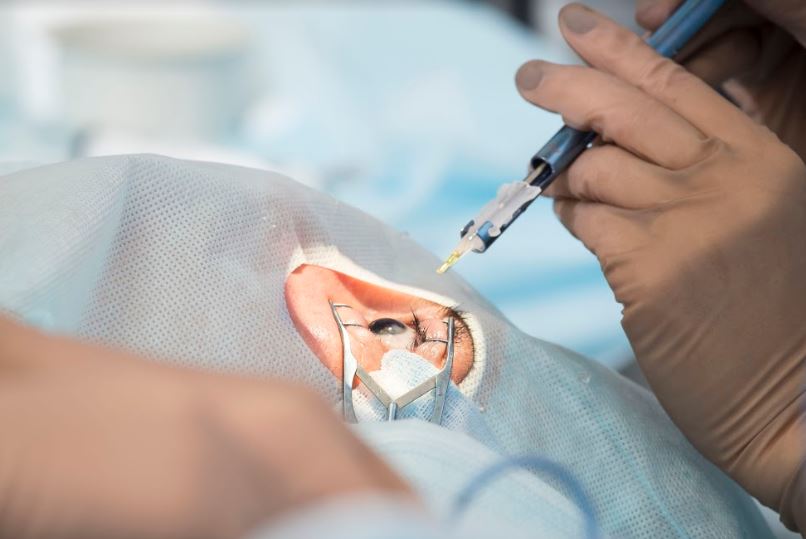
Mode opératoire
Comme toute chirurgie des yeux, la pose des anneaux intra-cornéens exige des examens préopératoires complets
L’opération se fait en ambulatoire avec des collyres anesthésiants.
Elle comprend deux principales étapes :
- La création du tunnel circulaire prévu pour loger les anneaux, à l’intérieur du stroma. Elle se réalise actuellement avec du laser femtoseconde et dure environ 5 mn. Au cours de cette étape, le chirurgien veille à bien centrer le tunnel pour un meilleure cadrage des anneaux à poser. Il va en l’occurrence marquer au préalable le centre de la cornée.
- L’insertion des anneaux dans le tunnel qui dure également 5 mn.
Le patient peut rentrer chez lui, accompagné, après un repos d’une heure au centre.
Pose des anneaux intracornéens : suites opératoires, risques et complications possibles
Les suites opératoires, comme l’opération elle-même sont indolores.
Dès le lendemain, au cours de la visite de contrôle, on remarque une amélioration visuelle. En principe, l’ophtalmologiste procède à une évaluation du résultat au bout de 1 mois suivant l’opération. Elle se fait à l’aide d’ examens comme la mesure de l’acuité visuelle, la topographie cornéenne, etc. Après cette évaluation, il se pourrait qu’il préconise le report des lentilles de contact. Il en est de même du port des lunettes au besoin.
La stabilisation de la vision pour en arriver au résultat définitif peut prendre plusieurs semaines ou des mois. En effet, contrairement à la chirurgie au laser, ce délai n’est pas prévisible et dépend de l’individu.
Comme risques, on peut citer, des halos nocturnes, la nuit. Cette gêne peut persister en l’absence d’une meilleure centralisation des anneaux. Dans ces cas, très rares, on doit retirer les anneaux. Il se peut aussi également que le patient ne constate aucune amélioration de sa vision. Ceci est possible si la réalisation de l’opération présente des failles ou bien si l’indication est mal posée. Mais ce sont des cas relativement rares. Une autre complication possible, mais exceptionnelle est l’infection. Celle-ci se traite facilement par des antibiotiques sous forme de collyre. Enfin, rarement, on rencontre un déplacement de l’anneau. Mais on peut y remédier avec une seconde intervention.