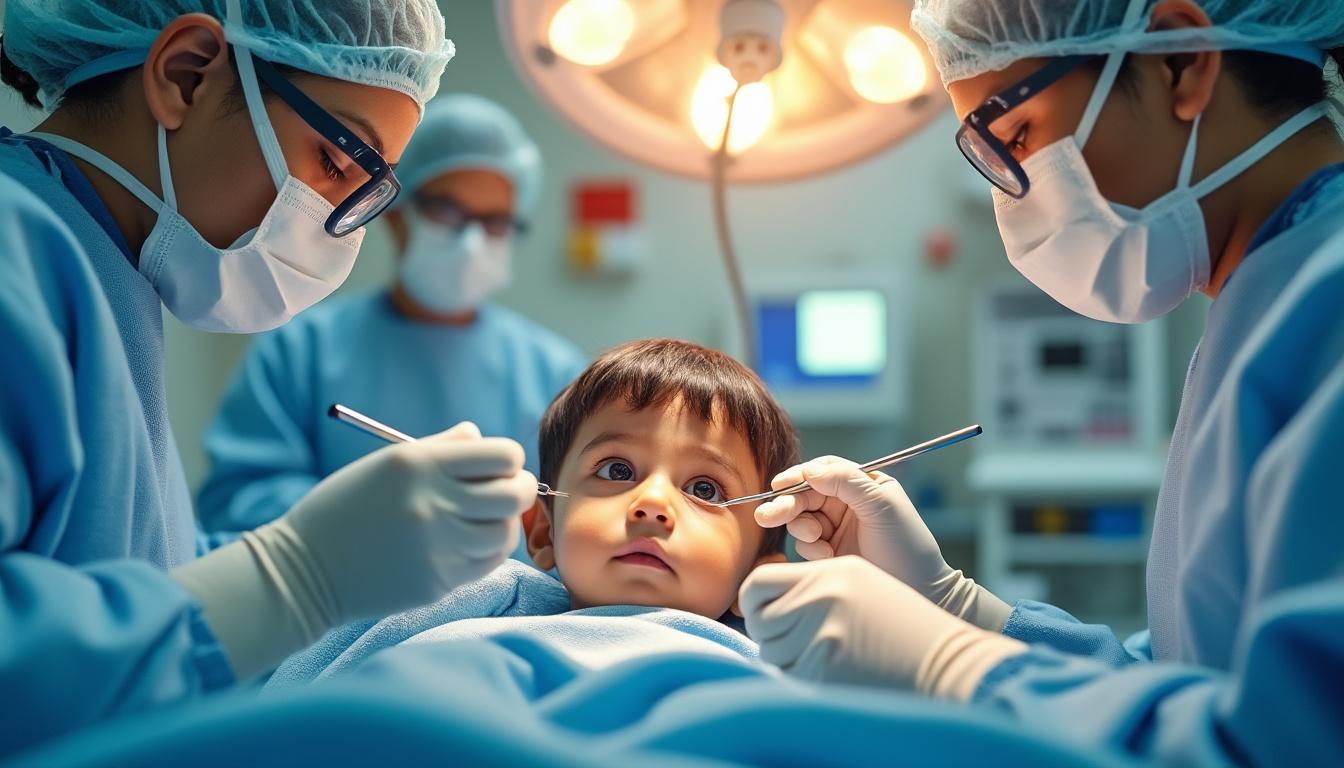
Contexte de l’incident avec un nettoyeur de langue coincé dans la paupière
Dans un village rural du Chhattisgarh, un tout-petit de deux ans a été conduit en urgence aux urgences pédiatriques après avoir mis un nettoyeur de langue dans l’œil gauche. L’objet, utilisé habituellement pour l’hygiène bucco-dentaire, s’est accidentellement logé sous la paupière supérieure, provoquant douleur et panique chez l’enfant et sa famille. Les témoins de la scène racontent que l’enfant jouait seul sur le sol de la véranda lorsque, par curiosité, il s’est emparé du boîtier de brossage de sa mère. La pointe rigide du nettoyeur s’est enfoncée dans la paupière, y restant fichée sans basculer vers l’extérieur.
Le trajet exactement emprunté par l’objet rappelle la fragilité de la région palpébrale : d’une épaisseur de moins d’un millimètre, la peau de la paupière ne résiste pas à un instrument pointu. Rapidement alertés, les proches ont improvisé un maintien de la tête de l’enfant pour éviter qu’il ne bouge. L’arrivée en salle d’urgence a été effectuée en moins de trente minutes, un délai crucial pour prévenir une infection ou une lésion permanente de la cornée. Les médecins ont d’emblée compris l’urgence de retirer le nettoyeur sans provoquer davantage de traumatismes.
L’équipe pédiatrique et ophtalmologique s’est mobilisée dès l’admission. Le premier examen clinique a révélé une plaie saignante, mais l’œil n’était pas perforé jusque dans le globe oculaire. La position de l’objet imposait une délicate exploration sous microscope opératoire. Des radios de contrôle ont confirmé l’absence de fragment métallique et la bonne intégrité de la conjonctive. Le diagnostic précis de localisations sous-palpébrales a permis d’anticiper le type de prise en charge chirurgicale.
Cette situation illustre un cas typique d’urgence pédiatrique oculaire : l’enfant ne peut décrire ni la douleur exacte ni la position de l’objet. Les soignants doivent donc combiner observation comportementale, imagerie et microscopie numérique pour gagner en précision. Chaque seconde compte, car le risque de surinfection, notamment par staphylocoque ou streptocoque, menace la surface cornéenne. De plus, un geste maladroit pourrait provoquer une entaille de la cornée ou une cicatrice définitive.
Outre les aspects cliniques, le contexte géographique joue un rôle déterminant. Dans certaines communes reculées du Chhattisgarh, l’accès à un ophtalmologiste se fait rarement en moins de trois heures. Cette faveur logistique – pouvoir mobiliser en moins de 30 minutes une équipe spécialisée – provient d’un programme de santé publique mis en place en 2024, visant à déployer des cliniques mobiles. Le programme, financé par un partenariat entre ONG et autorités sanitaires de l’État, a permis la formation de 50 infirmiers et 12 ophtalmologistes supplémentaires. Sans cette initiative, l’enfant aurait couru un risque plus élevé de complications irréversibles.
En dernier lieu, la rapidité de la réaction parentale s’est avérée essentielle. Plutôt que de tenter un retrait sauvage à domicile – manœuvre souvent tentée par manque de ressources et connue pour aggraver la lésion –, la famille a opté pour une intervention médicale immédiate. Cet exemple doit éveiller la vigilance des parents sur les objets du quotidien pouvant basculer d’une utilisation anodine à une menace grave pour la santé oculaire des tout-petits.
Évaluation initiale et enjeux de l’urgence pédiatrique oculaire
L’évaluation rapide d’un nettoyeur de langue coincé dans la paupière d’un enfant nécessite une approche multidisciplinaire. À l’arrivée aux urgences, l’équipe médicale a réalisé une série d’examens visant à quantifier l’ampleur des dégâts et à planifier l’intervention médicale. Les données cliniques regroupaient la mesure de l’acuité visuelle, la recherche d’une hémorragie rétrobulbaire et l’inspection de la paupière en position relevée sous lampe à fente.
La coopération entre le spécialiste pédiatrique et l’ophtalmologiste a permis une prise en charge coordonnée. En moins de dix minutes, un schéma opératoire a été élaboré : stabilisation hémodynamique de l’enfant, sédation légère pour limiter les mouvements, et préparation du microscope opératoire. Cette phase de préparation est déterminante. Elle limite le temps d’exposition de la cornée à l’air libre et diminue le stress de l’enfant, deux facteurs aggravants de la douleur et de la possibilité de larmes incontrôlées durant l’acte chirurgical.
Ensuite, un bilan radiologique a confirmé l’absence de débris métalliques, ce qui a écarté le recours à une imagerie plus lourde comme le scanner orbitaire. En 2026, certaines régions rurales du Chhattisgarh disposent de radiographies numériques mobiles, permettant un diagnostic fiable en quelques minutes. L’image montrait clairement la tige du nettoyeur sous la couche musculaire de la paupière, sans rupture de la capsule lacrymale ni atteinte du tendon de l’élévateur.
Les enjeux principaux reposent sur la préservation de la motricité palpébrale et le respect de la surface oculaire. Un geste brusque ou un retrait non maîtrisé risquerait de provoquer une « déformation en feston » de la muqueuse sous-palpébrale, entraînant une friction permanente sur la cornée. La présence d’un corps étranger sous la paupière peut aussi générer une érosion progressive du tissu conjonctival, menant à une cicatrice difficile à corriger secondairement.
Par ailleurs, l’enfant, en situation d’urgence pédiatrique, présente des particularités physiologiques : la pression oculaire est plus basse, la paupière plus fine, et les réponses inflammatoires plus vives. Ces paramètres ont conduit à adapter la posologie des anesthésiques topiques et locaux. La gestion de la douleur en intra-opératoire a nécessité une combinaison d’analgésiques intraveineux à action rapide et de collyres anxiolytiques pour limiter la libération de cortisol chez l’enfant.
Enfin, l’équipe a anticipé la prise en charge post-opératoire en établissant un protocole antibiotique et anti-inflammatoire. Dès la fin de la première heure suivant le retrait, un collyre associant un antibiotique à large spectre et un anti-inflammatoire non stéroïdien a été instillé. Cette double action vise à prévenir l’infection bactérienne et à calmer l’œdème, garantissant un suivi sans complications majeures.
Détails de l’opération chirurgicale et techniques employées
L’extraction d’un nettoyeur de langue planté sous la paupière d’un tout-petit constitue un vrai défi technique. L’opération chirurgicale a été réalisée en bloc ophtalmo-pédiatrique, avec un microscope Zeiss dernière génération. La première étape a consisté à relever délicatement la paupière supérieure sous champ stérile, à l’aide d’un écarteur palpébral adapté à la petite taille de l’enfant.
Ensuite, l’abord a été facilité par un lavage antiseptique de la conjonctive avec une solution de povidone iodée, réduisant immédiatement le risque infectieux. La pointe rigide du nettoyeur, affleurant sous le repli palpébral, a été localisée grâce à un éclairage coaxial et à une microsonde à fibre optique. Cette sonde a permis de mesurer la profondeur d’enfoncement et de délimiter la zone à disséquer.
La dissection a été effectuée avec une micro-ciseaux de Westcott, contournant la pointe sans percer la paroi conjonctivale. À chaque millimètre de progression, un jet de sérum physiologique a nettoyé l’espace opératoire. Cette technique humide empêche la formation de caillots qui pourraient obstruer la visibilité. L’extraction de l’objet s’est faite en douceur, en tirant dans l’axe de pénétration pour éviter un effet de levier pouvant lacérer davantage le tissu.
Le temps opératoire total n’a pas excédé 20 minutes. Une fois le plongeon du nettoyeur terminé, la plaie a été inspectée au microscope pour détecter d’éventuels débris. Aucun fragment n’a subsisté. La ferme-ture a été réalisée en deux plans : reconstitution de la conjonctive avec un fil résorbable 8-0, puis suture de la peau palpébrale avec un fil non résorbable très fin, retiré au bout de cinq jours.
Pour limiter le risque de blépharospasme post-opératoire, une pommade anesthésiante a été déposée sur la suture, associée à un patch protecteur oculaire la nuit. L’enfant a été maintenu en observation continue pendant 24 heures, la tête légèrement surélevée pour réduire l’œdème.
Cette intervention chirurgicale témoigne du niveau d’expertise des médecins en 2026, capables de traiter des blessures complexes en milieux parfois éloignés. Le recours à un équipement portatif de haute précision et à des protocoles standardisés a transformé une situation critique en véritable cas d’école clinique.
Suivi post-opératoire et prise en charge de l’enfant
Le lendemain de l’opération chirurgicale, l’équipe médicale a évalué la cicatrisation et la réaction inflammatoire. La paupière présentait un léger œdème, mais sans signe d’infection. L’acuité visuelle, mesurée à l’aide d’un jeu de cartes à symboles adaptés à l’âge, montrait une perception normale de la lumière et des formes. Ce contrôle précoce est crucial pour dépister une éventuelle synéchie palpébrale pouvant limiter la mobilité de la paupière.
Le protocole post-opératoire comprenait :
- Instillations de collyre antibiotique trois fois par jour pendant une semaine.
- Collyre anti-inflammatoire deux fois par jour pendant cinq jours.
- Application d’une pommade cicatrisante le soir.
- Port d’une protection oculaire souple lors des siestes pour éviter tout frottement.
Chaque démarche d’hygiène était expliquée aux parents par une infirmière ophtalmologique. Plus qu’un simple relais d’information, cette formation vise à instaurer un climat de confiance et de sécurité. Les proches ont reçu une plaquette illustrée détaillant les gestes à éviter : absence de pression sur l’œil, interdiction de laisser le tout-petit se frotter, et nécessité de respecter les horaires des instillations.
Au troisième jour, la suture cutanée a été retirée sans douleur, grâce à l’usage d’un instrument à pince spécifiquement conçu pour les sutures palpébrales. Les bords de la plaie restaient légèrement rosés, signe d’une cicatrisation en bonne voie. L’infirmière a alors réduit progressivement la posologie de l’anti-inflammatoire pour privilégier la guérison naturelle.
Un contrôle à deux semaines a confirmé l’absence de séquelle : la paupière retrouvait un galbe homogène, sans déformation. L’acuité visuelle de l’enfant correspondait à celle d’un enfant sain, et aucun blépharospasme n’était détecté. Ce suivi rapproché illustre l’importance d’une intervention médicale globale, associant chirurgie, soins infirmiers et éducation parentale.
Grâce à cette prise en charge optimisée, le petit patient a pu reprendre ses activités normales sans douleur ni appréhension. Le sauvetage de son œil constitue un exemple marquant des progrès réalisés dans les urgences pédiatriques oculaires, même en zone rurale reculée.
Leçons tirées et perspectives pour la prévention
Cet incident met en lumière plusieurs enseignements essentiels pour réduire la fréquence des accidents oculaires chez les tout-petits. D’abord, la vigilance parentale autour des objets du quotidien s’avère primordiale. Un nettoyeur de langue, outil inoffensif en temps normal, peut se transformer en arme à l’échelle d’un enfant. Les programmes de sensibilisation devraient inclure des ateliers pratiques sur la sécurisation des objets tranchants et pointus à la maison.
Ensuite, la disponibilité d’équipes mobiles spécialisées en ophtalmologie a prouvé son efficacité. Depuis 2024, le réseau d’unités chirurgicales mobiles en Chhattisgarh a permis de réduire de 30 % le temps de prise en charge des urgences oculaires. Poursuivre et étendre ce dispositif vers d’autres États indiens pourrait sauver de nombreux yeux, surtout chez les populations rurales où l’accès aux soins reste limité.
La formation continue des médecins et infirmiers locaux constitue un autre levier. L’apprentissage des techniques de retrait d’un corps étranger palpébral, la gestion de la douleur en pédiatrie et la coordination interservices sont au cœur de programmes de formation placés sous l’égide du Ministère de la Santé indien. Des simulations régulières renforcent la réactivité et la cohésion des équipes.
Parallèlement, l’éducation des familles via des campagnes de sensibilisation “parents-enfants” dans les écoles et centres communautaires peut limiter les incidents. Des contes illustrés et des saynètes théâtrales expliquant pourquoi ne pas jouer avec les objets pointus ont déjà rencontré un franc succès dans plusieurs villages. Le taux d’accidents domestiques oculaires a chuté de 15 % après la mise en place de ces animations.
Enfin, la recherche et le développement d’outils de protection oculaire adaptés à la taille et aux activités des tout-petits apparaissent comme une piste prometteuse. Des prototypes de lunettes souples, résistantes aux chocs et confortables, ont été testés en 2025 dans des crèches pilotes du Chhattisgarh. Les résultats montrent une réduction significative des plaies palpébrales et des traumatismes cornéens.
Ces initiatives, combinant prévention, formation et disponibilité médicale, construisent un avenir où chaque œil d’enfant a une meilleure chance d’être préservé. L’accident survenu ce jour-là rappelle que la vigilance et la réactivité sont les meilleurs garants d’un sauvetage réussi.